リウマチ治療への思い

リウマチ治療は飛躍的に進歩しました!

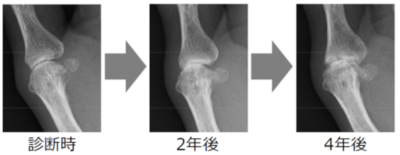
リウマチは治療薬の進歩が目覚ましく、強力な治療薬が使用可能となりました。関節と骨が変形して、痛みを抱えながら生活が制限される病気の印象があるかもしれませんが、現在では日常生活で不自由ない状態、寛解を目指すことが可能となりました。ただし、一度破壊されてしまった関節を修復するのは困難であり、いかに関節が壊れないように治療するかが主要な治療目標となります。日常生活は不自由なく過ごせていても、知らず知らずの間に関節破壊が進行していることもあります。症状が出現したときには関節破壊が進行している場合があり、自覚症状がなくても細かな全身の診察・検査が重要です。
正確な早期診断が大切!

どんな疾患にも共通して言える事ですが、早期に診断し、早期に治療することが大切です。特にリウマチは発症してからの2年間の間に急速に関節が壊れる可能性があり、関節を守るためには発症早期にしっかりした治療を受けることが重要です。
治療を受けるためには、なんと言っても、早期の段階で間違いなく正しく診断することが最重要です。
今までは病院勤務で、病院に紹介されて初めて診察をする診療スタイルでありました。病院に紹介された時点で既にリウマチが進行し関節が破壊されてしまった患者さんを多数診てきました。もっと早い段階で治療介入できれば、関節破壊を防ぐ事ができたのではないかと歯痒い思いをする事があり、より早い段階で患者さんの診療を行える機会があるクリニックの方がいいのではないかと考え、開業に至りました。
リウマチの症状は多彩 高齢発症のリウマチが増えています
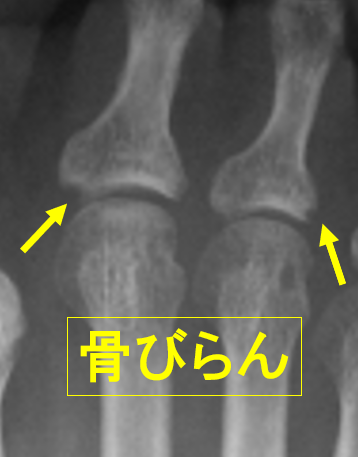
リウマチ初期の症状は多彩であり、足趾の関節炎は患者さん自身自覚されていないこともあります。腱鞘炎が初発症状のケースもあります。40~50代の女性に多いと言われておりましたが、最近は高齢発症のリウマチが増えております。高齢発症リウマチは、若年発症のリウマチと少し特徴が異なり、リウマチ特異的な抗体検査で陽性とならず、リウマチ性多発筋痛症(疾患の名前は似ていますが、リウマチと異なる疾患です)と呼ばれる疾患と診断を区別することが難しいケースがあり、リウマチ専門医に早くから診て頂く必要があると考えております。
診断基準がなく、問診・診察・血液尿検査・画像検査から総合的に診断
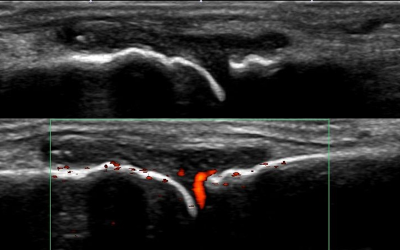
リウマチの分類基準が提唱され、関節、腱の炎症(滑膜炎)を正確に診断する必要がありますが、それには正確な診察スキルが重要です。早期の場合、血液検査だけでは診断ができない事を経験します。今までは触診による関節の腫れや痛みが炎症と言えましたが、一見腫れているように見えても、むくみであったりと触診だけでは限界があります。その点をカバーできるものとして画像診断があります。早期ではMRI・エコー検査が有用ですが、エコーではより簡便に客観的に評価できるようになりました。触診の診察とフィードバックすることで、診断技術のスキルアップにも繋がります。また画像を患者さんと共有できるのでコミュニケーションツールとしても有用であり、治療の必要性の理解にも役立ちます。
問診・診察・血液尿検査・画像検査から総合的に判断してリウマチの診断を行なっていきます。

