リウマチ
専門医が的確な診断および最適な治療をご提供いたします。
リウマチ性疾患は、関節リウマチに代表されますが、その他全身性エリテマトーデス(SLE)や各種血管炎など多岐にわたり、
病状によっては関節変性が進行し手術加療が必要となる場合もあります。
このように疾患・状態によってリウマチ内科医・外科医のそれぞれ得意とする分野がありますが、
当院では内科医・外科医を兼ねたリウマチ専門医が診療にあたり、より適切な治療をご提供できます。
関節リウマチの治療では、新しい治療薬・治療方法が次々と報告されており、
近年治療が進歩し、治療の選択肢が大きく広がりました。治療の進歩とともに、患者様お一人お一人に最適な治療を提案させていただいております。
一部の抗リウマチ薬の高額な費用が問題となっておりますが、
後発品(バイオシミラー含め)の採用や処方の工夫などでできるだけご負担を軽減できるよう心がけております。
関節リウマチとは
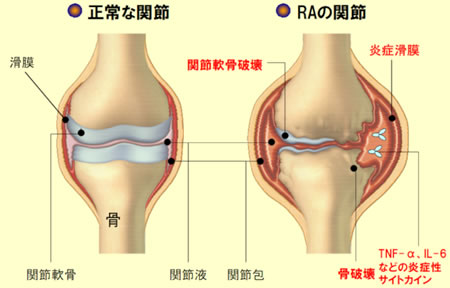
関節の滑膜組織に炎症が起こり、痛み・腫脹が生じます。
徐々に関節痛や関節の変形が生じ、日常生活が困難となってきます。
関節リウマチの頻度は世界的に見て人口の0.5%~1.0%(平均0.8%)といわれ、性別では男性に比べて明らかに女性に多く認められております(男性の3~4倍)。発病年齢は、多くは40~60歳代ですが、10代から80代まであらゆる年代にわたり、最近は高齢発症の頻度が増えてきております。
発症早期の方が薬剤の効果が得られやすく、できるだけ早い時期から適切な治療を開始することが重要です。
関節リウマチの診断
関節リウマチの診断は、2010年に発表されたアメリカ/ヨーロッパリウマチ学会の「分類基準」を用いることにより、より早期の関節リウマチを診断できるようになりました。
ここで注意が必要なのが、「診断基準」ではなく「分類基準」であることです。
“分類基準”はその疾患について十分な知識を有し、鑑別診断やピットフォールをよく理解したエキスパートが用いることを想定して作られております。
したがって、“分類基準”をそのまま診断に用いると、誤った診断を導く可能性があります。
正確な診断を得るには専門医にご相談されることをおすすめいたします。院長にご相談ください。
検査方法
血液検査・尿検査
治療の効果や副作用を観察するために1か月程度の定期的な外来受診と血液検査を行います。リウマチの活動性を評価するとともに、薬による副作用が生じていないかを評価いたします。
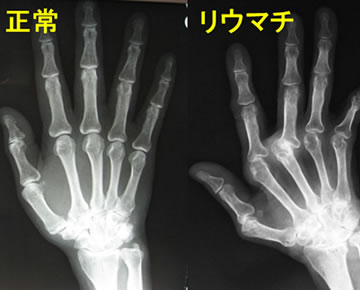
レントゲン
治療が十分でないと、炎症が持続し不可逆的な関節破壊を来たします。リウマチ診療の目的の一つは関節破壊の進行を抑制し、日常生活の質を将来にわたって維持することです。そのため、関節リウマチの診断および経過の観察にレントゲン検査は非常に重要です。
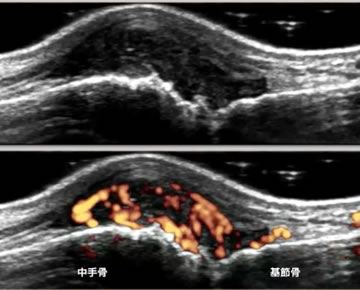
関節超音波
活動性のある関節炎を正確に簡便に評価することができます。典型的なリウマチではエコーの所見だけで診断できることがありますが、一見腫脹がないように見える関節であっても超音波で滑膜炎が認められる場合、今後関節破壊が進行してゆく可能性があります。
関節リウマチの治療
治療の最大の目的は骨・軟骨破壊を極力抑制し、関節機能・生活動作を維持し、さらには生命予後を改善することです。 つまり健康で長生きしていただくことです。
関節リウマチの治療は主に薬物療法・手術療法・運動療法があります。
ここ数年飛躍的な進歩を遂げており、特に薬物療法については目覚ましいものがあります。
生物学的製剤・分子標的治療薬

生物学的製剤・分子標的治療薬とは最新の遺伝子工学技術を駆使して開発された新しい薬です。
関節リウマチにおける炎症や痛み、腫脹、骨・軟骨破壊を引き起こす原因となる物質を抑制することにより、関節リウマチを寛解状態に導く可能性が最も高い薬剤です。
自分に最も適した薬を選択し、安全に投与を受けていただくために最新の知識に精通し、生物学的製剤・分子標的治療薬の使用に慣れた専門医による治療が望まれます。
リウマチ手術の豊富な経験があります
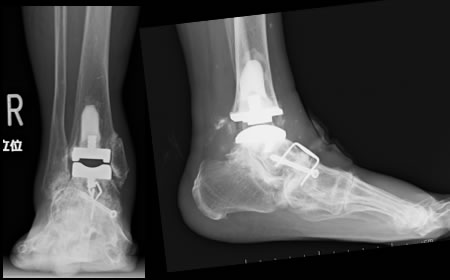
関節リウマチによって障害されたために手術が必要になった場合、適切な手術をご提案いたします。
下肢手術に関しては手術経験が豊富な院長が提携病院にて手術を行うことも可能です。
術後のリハビリテーションからアフターフォローまでトータルサポートいたしますのでご安心ください。

